Туберкулезный плеврит: симптомы, диагностика, лечение |
|
|
Плеврит — воспаление плевры. Плеврит может быть самостоятельной формой туберкулеза, но чаще всего он развивается вследствие легочного и внелегочного туберкулезного процесса. Особенно часто плеврит наблюдается у больных с дисеминированной формой туберкулеза легких, нередко осложняет течение первичного комплекса, бронхоаденита. В случаях идиопатического плеврита очаг туберкулезной инфекции в легких найти не удается. Вместе с тем тщательное исследование экссудата свидетельствует, что в большинстве случаев плеврит имеет туберкулезную этиологию.
Патогенез
В зависимости от патогенеза различают:
- перифокальный,
- аллергический плеврит,
- туберкулез плевры.
Перифокальный плеврит возникает контактным путем в результате распространения туберкулезного воспаления на висцеральную плевру с субплеврально размещенного очага или каверны. Такой плеврит наблюдается и при туберкулезе внутригрудных лимфатических узлов, ибо последние локализуются в медиастинальной и межчастичной плевре. Так как оба листка плевры расположены близко друг к другу, патологический процесс распространяется и на париетальную плевру.
Аллергический плеврит развивается в сенсибилизированном организме, причем очаг содержится чаще всего в лимфоузлах корня легкого, реже — в легких, костях, почках и других органах, а движущим фактором являются травмы или охлаждения грудной клетки. Развивается вследствие сенсибилизации плевры, которую вызывает возбудитель туберкулеза или продукты его жизнедеятельности. Последние выступают как антиген, на который образуются и накапливаются антитела. Вследствие реакции антиген-антитело освобождается много биологически активных веществ, обуславливающих повышенную проницаемость сосудистой стенки и образование выпота. Таким образом, повреждение сосудов приводит к развитию экссудативного плеврита.
Туберкулез плевры изучен благодаря широкому применению торакоскопии. В данном случае на плевре проявляются туберкулезные бугорки. Микобактерии туберкулеза поражают плевру следующими путями:
1. Гематогенный путь — при первичных формах туберкулеза, диссеминированном туберкулезе имеется бактериемия. Микобактерии туберкулеза попадают в плевру с током крови. При этом, как правило, развивается туберкулез плевры.
2. Лимфогенный путь — МБТ заносятся в плевру ретроградным током лимфы, возникающий вследствие патологических изменений во внутригрудных лимфатических узлах. Такие измененные лимфатические узлы блокируют нормальное лимфообращение и нарушают отток лимфы через грудной проток. Этим путем возбудитель туберкулеза может выноситься из глубины пораженного легкого.
Патоморфология
В зависимости от характера экссудата плеврит делится на сухой (или фибринозный) и экссудативный (или общее воспаление).
Фибринозный плеврит может возникать в результате как перифокального воспаления, так и туберкулеза плевры. Локализуется на ограниченном участке плевры и может быть верховым, костальным, парамедиастинальним, диафрагмальным. Характерно для него отсутствие свободной жидкости в плевральной полости.
Поверхность плевры теряет блеск, становится тусклой. Впоследствии на листьях плевры, особенно париетальной, откладывается фибрин, после образования которого образуются плевральные сращения между висцеральным и гиариетальним листками плевры.
Экссудативный плеврит при туберкулезе в свою очередь может быть серозным, серозно-фибринозным, гнойным. Геморрагический и хилезный экссудат не характерны для плеврита туберкулезной этиологии. Геморрагический экссудат может быть при раковом плеврите, а хилезный экссудат чаще определяется при заболеваниях крови.
Симптомы
Сухой плеврит начинается остро, температура тела повышается до 39 ° С, возникает тяжелый сухой кашель и одышка. Основная жалоба — резкая боль колющего характера, что появляется в соответствующем боку. Боль может быть острым или тупым. Он усиливается при наклоне в противоположную сторону (симптом Шепельмана) и при глубоком вдохе, поэтому больные дышат поверхностно. При верховом плеврите иногда возникает умеренная болезненность трапециевидных мышц (симтом Штернберга) и груди (симптом Поттенджера). При поражении плечевого сплетения имеются признаки плексита.
Больные сухим плевритом, как правило, лежат на здоровом боку, иначе грудная стенка приближается к легкому и боль усиливается. Перкуторно только в редких случаях может определяться притупление. Аускультативно четко определяется шум трение плевры, который имеет характерный звук, похожий на хруст снега, трения сухих волос. Характерно для шума трения плевры также то, что он выслушивается на протяжении всей фазы вдоха и выдоха и мало изменяется после покашливания.
Шум трения плевры имеет распространенный характер и выслушивается чаще в подмышечной области и в нижне-заднем отделе легких. Редко шум трения плевры может выслушиваться над верхушкой легкого или в других ее отделах. Во всех случаях сухого плеврита рентгенологически в органах грудной клетки не обнаруживаются любые изменения, за исключением ограничения подвижности купола диафрагмы на пораженной стороне.
Для лечения больных сухим плевритом туберкулезной этиологии назначают специфическую терапию, а также симптоматические средства, уменьшающие чувствительность плевры одышку и тем самым облегчают состояние больного. Назначают согревающие полуспиртовые компрессы, горчичники, применяют йодную сетку. Кроме этого, назначают противокашлевые средства:
- бромгексин,
- лазолван (по 1 таблетке 3 раза в сутки),
- либексин (0,1 г 3 раза в сутки).
Для уменьшения боли назначают анальгин, баралгин (0,5 г 2- 3 раза в сутки).
Прогноз. Благоприятный — полное рассасывание фибрина. Относительно благоприятный — образование плевральных спаек. Неблагоприятный — переход в экссудативный плеврит.
Экссудативный плеврит
Экссудативный плеврит — характеризуется наличием выпота в плевральной полости.
Патогенез. В процессе накопления плевральной жидкости имеет определенное значение нарушения лимфообращения. В норме в плевральной полости содержится небольшое количество серозной жидкости, которая выпотевает из лимфатических и кровеносных сосудов висцеральной плевры, но на париетальной плевре есть "люки", которыми заканчиваются лимфатические сосуды и через как может всасываться жидкость. Во время выдоха давление в грудной полости повышается эта жидкость из лимфатических сосудов, продвигается к лимфатическим узлам.
Острый период экссудативного плеврита длится 2-4 недели, а позже появляются признаки рассасывания или, реже, организации эксудата. Клиника экссудативного плеврита зависит от начала заболевания, локализации, распространенности, характера экссудата.
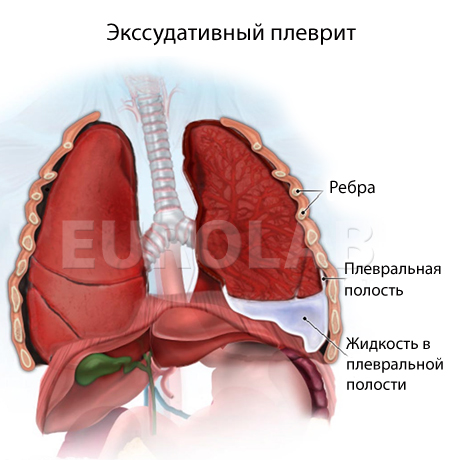
По локализации выпота выделяют: верховой костальный, диафрагмальный, парамедиастинальний, междолевой плевриты. Экссудативный плеврит начинается в основном остро, с выраженными признаками туберкулезной интоксикации.
Диагностика экссудативного плеврита проводится на основании таких признаков. Больные лежат на стороне поражения плевры, так как при дыхании обеспечивается максимальное использование функциональных возможностей здорового легкого. При осмотре при значительном выпоте наблюдается выпячивание межреберных промежутков, отставание при дыхании пораженной половины грудной клетки. Кожа в нижней части грудной клетки становится отечной, а кожная складка, которая берется двумя пальцами, массивнее, чем с противоположной стороны (симптом Винтриха). Голосовое дрожание не оказывается или резко ослаблено. Перкуторный звук тупой, аускультативно над экссудатом дыхание резко ослаблено.
Экссудат чаще накапливается там, где легкое более подвижное, а именно в латеральном и заднелатеральном ее отделе. Верхний предел притупление зависит вех количества жидкости в плевральной полости. Она направляется кпереди в тех случаях, когда сзади ее уровень доходит до середины лопатки (2-4 л). Эта верхняя граница имеет вид дугообразной линии Соколова - Эллис - Дамуазо (от хребтовой линии наружу вверх, где верхнего угла лопатки, затем вновь наружу и вниз, к сосковой линии).
Между линией Соколова - Эллис - Дамуазо и позвоночником остается пространство, в котором ТРК перкуссии определяется тимпанит (вследствие расслабления стенок альвеол), как и в зоне Шкода, что находится на 4-5 см выше верхней границы экссудата. В верхнем отделе легкого выслушивается везикобронхиальное или бронхиальное дыхание. Органы средостения смещены в противоположную сторону.
На здоровом боку появляется притупление перкуторного звука треугольной форме (треугольник Грокко - Раухфуса), образующийся за счет смещения средостения. Основа его — диафрагма, а две другие стороны образованы позвоночником и продолжением линии Соколова - Эллис - Дамуазо.
Рентгенологически оказывается интенсивное затемнение с неровной верхней границей. Разновидностью экссудативного плеврита является пневмоплеврит, развивающийся при спонтанном пневмотораксе или являющийся осложнением лечебного пневмоторакса. В таких случаях в плевральной полости кроме жидкости содержится воздух, откуда название — пневмоплеврит. На рентгенограмме определяется интенсивное затемнение с горизонтальной верхней границей.
Лечение. В лечении больных экссудативным плевритом важное значение имеет спокойствие (полупостельный или постельный режим), назначение неспецифических, десенсибилизирующих средств. Показано применение аскорбиновой кислоты (0,5-0,6 г в сутки), которая нормализует процессы обмена и способствует уменьшению экссудата, а также компрессов, которые готовят на основе 15-20% раствора димексида. Больным экссудативным плевритом, а также пневмоплевритом наряду с противотуберкулезными препаратами назначается кортизон или его аналоги (преднизон, преднизолон и др.).
Плевральный экссудат может рассасываться. Однако если долго этого не происходит, то после острого периода показана пункция плевральной полости и эвакуация жидкости. Пункцию плевры лучше делать в середине участка скопления жидкости. Иногда аспирация небольшого количества плевральной жидкости является толчком к началу ее рассасывания.
Прогноз. Благоприятный — рассасывание экссудата с образованием плевральных спаек. Относительно благоприятный — после рассасывания на месте экссудата образуются массивные плевральные сращения. Неблагоприятный — переход в гнойный плеврит.
Эмпиема плевры
Гнойный плеврит называется эмпиемой плевры. Эмпиема плевры при туберкулезе может развиваться после спонтанного пневмоторакса, особенно в случаях перфорации каверны. В таких случаях в плевральную полость попадает большое количество микобактерий туберкулеза и развивается гнойный плеврит. При туберкулезной эмпиеме плевры происходит склероз и гиалиноз плевры, вследствие чего она утолщается в отдельных случаях до 2 см. На внутренней ее поверхности могут быть наслоения фибрина, казеозные бугорки, грануляционная ткань, а иногда и язвы.
В отличие от неспецифической, у больных с туберкулезной эмпиемой плевры температура тела часто повышается, и заболевание диагностируется при плевральной пункции ("холодная" эмпиема). Эмпиема плевры является тяжелым заболеванием. Тяжесть этого заболевания заключается в том, что во время лечения нужно систематически делать плевральные пункции или дренирования с эвакуацией гноя из полости плевры. Если этого не делать, то у больных сравнительно быстро развивается амилоидоз, истощение или легочно-сердечная недостаточность, что приводит к их смерти. Гной из плевральной полости может прорываться через легочную ткань в бронх. При этом развивается бронхиальный свищ, и состояние больного продолжает ухудшаться вследствие аспирации гноя из плевральной полости во время кашля. Если гной прорывается через грудную стенку, развивается торакальный свищ, при которой неизбежно плевральная полость инфицируется вторичной микрофлорой и возникает смешанная эмпиема.
Лечение больных с туберкулезной эмпиемой плевры связано с большими трудностями, поскольку их организм всегда истощен или резко ослаблен. Поэтому (если позволяет общее состояние больного и характер туберкулезного процесса в легких) при эмпиеме плевры нужно как можно раньше ставить вопрос о хирургическом вмешательстве.
Для аспирации гноя и воздуха из полости плевры лучше применять дренирование плевральной полости (дренаж с Бюлау). Таким способом можно вылечить 50 ° / больных. Метод аспирации экссудата и воздуха, а также активное расправление легкого преимущественно используют только в свежих случаях эмпиемы плевры.
Есть два основных метода хирургического лечения больных с эмпиемой плевры. Первый метод сводится к торакотомии, которую лучше делать в подмышечной области. Через торакотомичное "окно" делают ежедневно перевязки тампонами, увлажненными дезинфицирующим раствором. Когда полость плевры очищается от гноя и покрывается грануляционной тканью, выполняют верхнезаднюю торакопластику, иногда и нижнезаднюю.
После торакопластики грудная стенка западает, и плевральная полость уменьшается. Конечным этапом хирургического лечения по этой методике является мышечная пластика остаточной плевральной полости и бронхиальной свищи.
В последнее время часто применяют операцию плеврэктомию, которая впервые была выполнена французским хирургом Делорма в 1883 году. Делают широкий разрез грудной стенке к плевре. Затем в пределах полости отслаивают париетальную плевру от грудной стенки и средостения, а висцеральную — от легкого. Гнойный мешок удаляют, и легкое расправляется. В случае необходимости удаляют и часть пораженного легкого. Операция декортикации — это отделение наслоений на висцеральной плевре, после чего легкое расправляется и заполняет полость плевры.



