ХОБЛ |
|
|
ХОБЛ (хроническая обструктивная болезнь легких) — экологически опосредованное воспалительное заболевание, проходящее в хронической форме, и при котором отмечается поражение дистальных отделов дыхательных путей, легочной паренхимы, развитие эмфиземы. Фиксируют частично обратимую бронхиальную обструкцию. Болезнь склонна к прогрессированию, при этом нарастают явления хронической дыхательной недостаточности и системные эффекты.
Эпидемиология
ХОБЛ считается широко распространенной болезнью. В России, по статистике, зафиксирован 1 млн больных ХОБЛ. Но некоторые эпидемиологические исследования называют более страшную цифру — 11 млн больных. Чаще всего болеют мужчины. В группе риска — лица от 40 лет. Всего в мире насчитывается на сегодня примерно 600 млн человек с диагнозом «ХОБЛ». Среди неинфекционных заболеваний именно ХОБЛ стоит на втором месте в мире по распространенности. Часто исход летальный, причем уровень смертности в странах СНГ растет с каждым годом.
Причины
ХОБЛ развивается при активном и пассивном курении. Табачный дым повреждает ткань легких, может вызвать воспалительные изменения. В 10% случаев ХОБЛ вызвана другими факторами: влиянием на организм промышленных поллютантов и профессиональных вредностей, домашним или атмосферным загрязнением воздуха, особенно негативное влияние оказывает использование биоорганического топлива.
Больше других подвержены хронической обструктивной болезни легких лица, которые часто и тяжело болели в раннем детстве (конкретно заболеваниями органов дыхания). Что касается генетических факторов, негативно сказывается на организме нехватка альфа- антитрипсина и а2-макроглобулина.
Патогенез
Вначале важную роль играет нарушение мукоцилиарного клиренса, из-за чего застаивается слизь в просвете бронхов, там колонизируются микроорганизмы. Воспалительный процесс становится хронический, развивается инфильтрация бронхов и альвеол макрофагами, нейтрофилами, лимфоцитами.
Происходит выделение воспалительными клетками медиаторов воспаления:
- нейтрофильной эластазы
- ФНО-а
- миелопероксидазы
- ИЛ
- металлопротеиназ и т.д.
Выше названные медиаторы поддерживают воспаление и нарушают структуру легких. В итоге в дыхательных путях баланс систем «протеолиз-антипротеолиз» и «оксиданты-антиоксиданты» очень нарушен. При оксидативном стрессе выделяется много свободных радикалов, которые разрушают эластическую строму альвеол. Итогом становится нарушение бронхиальной проходимости и развитие эмфиземы.
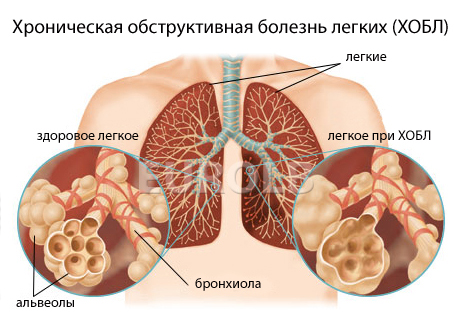
Симптомы и диагностика
ХОБЛ врачи подозревают, если у человека хронический продуктивный (с откашливаением мокроты) кашель длится 3 месяца и дольше за год на протяжении двух и более лет, или же есть одышка, или присутствуют выше перечисленные факторы риска. Для тех, кто курит, рассчитывают индекс курящего (пачка/лет). Количество выкуренных сигарет за 24 часа умножают на стаж курения в годах. Индекс курящего 10 пачка/лет говорит о том, что, скорее всего, у человека обнаружится ХОБЛ.
Один из самых ранних симптомов — это кашель, который появляется в возрасте 40-50 лет. Он может фиксироваться каждый день или периодически появляться утром и днем. Мокроты выделяется немного, до 50 мл в сутки, в утренние часы. Мокрота слизистого характера. Гнойная мокрота и увеличение ее количества говорят про обострение ХОБЛ. Если в мокроте вы видите кровь, это противоречит диагнозу ХОБЛ. Тогда нужно подозревать другие причины: бронхоэктатическая болезнь, туберкулез легких, рак. Исключение составляет упорный кашель при ХОБЛ у больного, при котором в мокроте появляются прожилки крови.
Одышка — инвалидизирующее проявление хронической обструктивной болезни легких. Срочно нужно обращаться к врачам. Одышка при физактивности появляется в большинстве случаев примерно на 10 лет позже кашля. По мере нарушения функций легких она усугубляется.
В типичных случаях при обследовании обнаруживаются такие признаки:
- опущение нижних границ легких
- коробочный перкуторный звук
- сухие свистящие хрипы (усиливаются при форсированном выдохе)
- ослабленное везикулярное дыхание
При гипоксемии проявляется центральный цианоз, а при СН — акроцианоз. Вследствие гиперкапнии и гипоксии может отмечаться сонливость в дневное время, утром головная боль и усложненное засыпание по ночам. У лиц с диагнозом ХОБЛ может быть множество системных проявлений, которые отражаются на клинической картине и имеют значение для определения выживаемости.
При ХОБЛ медики обращают внимание на снижение массы тела, в основном за счет потери мышц. Системное воспаление влияет на развитие остеопороза. При ХОБЛ у человека высокий риск анемии и сердечно-сосудистых болезней. Среди системных эффектов стоит отметить психические нарушения:
- различные страхи
- депрессия
- снижение памяти
Возможно сочетание ХОБЛ и бронхиальной карциномы или астмы. У пациентов со среднетяжелым и тяжелым течением заболевания ХОБЛ может протекать в одной из форм: бронхитической или эмфизематозной. Но это деление нужно считать условным, потому что на самом деле формы почти всегда смешаны, хотя одна из них и доминирует.
При эмфизематозной форме среди симптомов доминирует потеря веса тела и одышка при физической нагрузке, которая постепенно становится всё хуже. Кашель может быть небольшой, как и количество мокроты. Только на поздних стадиях болезни проявляются правожелудочковая недостаточность, легочная гипертензия и гипоксемия. При этом типе пациентов медики называют «розовыми пыхтелками», потому что цианоза нет, а одышка выражена.
При бронхитической форме у человека отмечается продуктивный кашель. На ранних стадиях болезни уже находят гипоксию, «легочное сердце» и легочную гипертензию. Одышка может быть небольшой. Пациентов медики называют «синими одутловатиками», поскольку у них выражен цианоз и есть отеки.
Существуют такие главные фазы развития ХОБЛ:
- стабильная
- обострение
Последняя характеризуется усугублением существующих симптомов, длится минимум 3 суток.
Инструментальные исследования
Для диагностики важно исследования функцию внешнего дыхания. Это нужно не только для постановки диагноза ХОБЛ, но для определения степени тяжести болезни, выбора терапии в каждом конкретном случае, оценки эффективности лечения и т.д.
Спирографические показатели, имеющие значение для диагностики хронической обструктивной болезни легких, это объем форсированного выдоха за первую секунду и соотношение ОФВуФЖЕЛ. Обструкция считается хронической, если она регистрируется 3 и более раза за год, не смотря на проведение лечения. Основной диагностический признак ХОБЛ на сегодня это постбронходилатационное значение ОФВ^ФЖЕЛ <70% при наличии экологически опосредованных факторов воздействия.
Тест с бронхолитиком проводится при первичном обследовании, чтобы определить наиболее возможное у конкретного лица значение ОФВ1, а также чтобы исключить при диагностике бронхиальную астму. Используют такие препараты:
- м-холиноблокаторы (ипратропия бромид по 80 мкг)
- р-адреномиметики (сальбутамол по 400 мкг или фенотерол по 400 мкг)
- комбинированные препараты (фенотерол по 50 мкг + ипратропия бромид по 20 мкг)
Применяя р-адреномиметики, реакцию нужно оценить спустя 20-30 минут после ингаляции. А применяя м-холиноблокаторы и комбинированные препараты — через 40-45 минут. Тест положительный, если прирост ОФВх более чем 15%, что говорит об обратимости бронхиальной обструкции.
С помощью пикфлоуметрии просто и быстро выполнить оценку бронхиальной проходимости. Недостатком метода является низкая чувствительность. Также пикфлоуметрия актуальна для дифдиагностики ХОБЛ и бронхиальной астмы.
Если у человека есть спирометрические признаки бронхиальной обструкции, нужна информация, которую получают измерением структуры статистических объемов, включая остаточный объем. Потому применяют метод бодиплетизмографии. Возможность определения диффузионной способности легких для оксида углерода (Мсо) — важный метод выявления эмфиземы у пациентов с бронхиальной обструкцией.
Первичное рентгенологическое исследование — метод диагностики ХОБЛ, который применяется для исключения других болезней, симптомы которых схожи. При обострении рассматриваемого заболевания рентгенография органов грудной клетки применяется, чтобы исключить спонтанный пневмоторакс, пневмонию, плевральный выпот и т.д.
Компьютерная томография органов грудной клетки — метод, который актуален для определение анатомического специфического типа эмфиземы: центроацинарного, панацинарного или парасептального. Также он дает возможность диагностировать бронхоэктазы и определить место их положения.
Бронхоскопия позволяет сделать забор бронхиального содержимого для последующих исследований и осмотр слизистой оболочки бронхов. Метод актуален для дифференциальной диагностики ХОБЛ и рака бронхов, а также других болезней.
Электрокардиография актуальна для обнаружения проявлений перегрузки и гипертрофии правых отделов сердца, нарушения проводимости по правой ножке пучка Гиса, что характерно для многих случаев ХОБЛ. Также информация, полученная при помощи ЭКГ, помогает часто исключить связь респираторной симптоматики с каридоболезнями. Эхокардиография помогает обнаружить и дать оценку признакам легочной гипертензии, нарушениям функции правых отделов сердца.
Проба с физической нагрузкой актуальна, если выраженность одышки не соответствует степени снижения ОФВх для контроля эффективности проводимого лечения и отбора больных на реабилитационные программы. Чаще всего применяют шаговую пробу (6 минут). Пульсоксиметрия в качестве монитора дыхательной недостаточности применяется, чтобы оценить сатурацию кислорода. Исследование газового состава артериальной крови актуально при нарастании одышки и значении ОФВх <50% нормального, при признаках тяжелой дыхательной недостаточности.
Лабораторные исследования
Клинический анализ крови обнаруживает на этапе обострения ХОБЛ нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево и увеличение СОЭ. Развитие гипоксемии сопровождается формированием полицитемического синдрома: повышается количество эритроцитов, растет концентрация гемоглобина, СОЭ ниже нормы, гематокрит >47% у женщин и 52% у мужчин. Может развиться анемия как составляющая общего воспалительного синдрома.
При подозрении на иммунную недостаточность, когда инфекционный воспалительный процесс прогрессирует, врачи могут назначить иммунологическое исследование крови. Цитологический анализ мокрота проводится для определения характера процесса воспаления и его выраженности, для обнаружения атипичных клеток, чтобы провести дифдиагностику с онкозаболеваниями. Бактериологическое исследование мокроты проводят при продуктивном кашле, чтобы выявить возбудителя и определить антибиотики, которыми можно его убить.
Дифференциальная диагностика
ХОБЛ нужно отличать при диагностики от бронхиальной астмы. Основным признаком является обратимость бронхиальной обструкции: у больных ХОБЛ после приема бронхолитика прирост ОФВг — до 15% исходного. А при бронхиальной астме он в основном выше 15%. ХОБЛ может сочетаться с бронхиальной астмой в 10 случаях из 100, согласно медстатистике. При обострении ХОБЛ нужно отличать от ТЭЛА, недостаточности левого желудочка, пневмонии, пневмоторакса, обструкции верхних дыхательных путей.
Лечение
Терапия ХОБЛ включает повышение толерантности к физическим нагрузкам, предупреждение прогрессирования заболевания, улучшение качества жизни больного и снижение смертности.
Важно для начала прекратить курение. Этот метод является максимально эффективным, он уменьшает риск развития ХОБЛ. Существуют сегодня специальные программы лечения табачной зависимости. Также нужно минимизировать действие на больного человека производственных и домашних поллютантов и неблагоприятного влияния атмосферных поллютантов.
При стабильном течении ХОБЛ врачи назначают бронхолитические лекарства. В основном эффективна ингаляционная терапия. При легком течении ХОБЛ применяют препараты короткого действия по необходимости. А длительная регулярная терапия актуальна при среднетяжелом, тяжелом и крайне тяжелом течении заболевания, в основном применяют тиотропия бромид. Бронхолитики для лечения зачастую комбинируют.
Дозы самых распространенных ингаляционных бронхолитиков:
- тиотропия бромид — 18 мкг через хендихалер 1 раз в сутки;
- ипратропия бромид — 40 мкг 4 раза в сутки;
- фенотерол — 100-200 мкг до 4 раз в сутки;
- сальбутамол — 100-200 мкг до 4 раз в сутки;
- формотерол — 12 мкг 2 раза в сутки;
- формотерол — 4,5-9,0 мкг 2 раза в сутки;
- салметерол — 25-50 мкг 2 раза в сутки.
Среди короткодействующих бронхолитиков эффективны в основном из бесфреоновые формы, а также фенотерол в сочетании с ипратропия бромидом. При тяжелом и крайне тяжелом течении ХОБЛ бронхолитики следует вводить с применением небулайзера. Этот же способ актуален для больных с ментальными нарушениями и пациентов в пожилом возрасте.
Ингаляционные глюкокортикоиды применяются параллельно с бронхолитическим лечением у больных с ОФВх менее 50% нормальной и при частых обострениях. Хороший эффект дает комбинация ингаляционных ГК с р-адреномиметиками длительного действия (салметерол + флутиказон, формотерол + будесонид).
Муколитики применяют, если мокрота имеет вязкую консистенцию. Но это бывает редко. Данные препараты не влияют существенно на течение болезни. Для профилактики обострения ХОБЛ, как считается, можно применять длительно ацетилцистеин, который также оказывает антиоксидантный эффект. Назначение антибиотиков с профилактической целью больным ХОБЛ не проводится, поскольку эффект крайне низкий.
Что касается немедикаментозных методов лечения, при хронической дыхательной недосточности актуальна постоянная многочасовая молопоточная оксигенотерапия. Этот метод, как считается, единственный, способный снизить уровень смертности при крайне тяжелом течении ХОБЛ.
Трансплантация легкого назначается в очень редких случаях, если течение хронической обструктивной болезни легких врачи характеризуют как очень тяжелое. Паллиативное оперативное вмешательство — буллэктомия, которая позволяет уменьшить выраженность одышки и улучшить функции легких.
В качестве реабилитации актуальны физические тренирующие программы, которые повышают способность человека к физнагрузкам и уменьшают усталость и одышку.
Лечение при обострении ХОБЛ
Все обострения врачи рассматривают как фактор прогрессирования ХОБЛ, потому рекомендуется более интенсивное лечение. Терапию можно, в зависимости от тяжести болезни, проводить в больнице или дома. Чтобы купировать обострение, недостаточно только бронхолитиков. Нужны также ГК, антибиотики. А в стационарах используют также оксигенотерапию и неинвазивную вентиляцию легких.
Дозы бронхолитиков нужно увеличить, часто актуальна модификация способов их приема (небулайзерная терапия). При обострении ХОБЛ, сопровождаемой снижением ОФВг менее 50% должного, назначают ГК внутрь (преднизолон по 30-40 мг курсом 10-14 дней). Если системные ГК по какой-то причине больному не дают, их можно заменить суспенизей пульмикорта* через небулайзер по 2 мг дважды в день через 40-45 мин после вдыхания небулизированного раствора беродуала.
Антибиотики назначаются, если увеличивается объем мокроты, она становится гнойной, или увеличивается одышка. Почти всегда антибиотики больному назначают внутрь. Курс – от 1 до 2 недель. При неосложненном обострении чаще всего назначают амоксициллин (альтернативные лекарства — фторхинолоны, амоксициллин + клавулановая кислота, кларитромицин, азитромицин).
При осложненных обострениях препаратами выбора являются фторхинолоны (левофлоксацин, моксифлоксацин) или цефалоспорины III поколения. При искусственой вентиляции легких, тяжелом обострении, нарушениях желудочно-кишечного тракта, антибиотики вводят больному парентеральным путем.
Оксигенотерапия и искусственная вентиляция легких
При неосложненных обострениях ингаляция кислорода проводится через назальные катетеры (скорость потока — 1-2 л/мин) или маску Вентури (содержание кислорода во вдыхаемой смеси — 24-28%), что дает возможность за короткое время достичь адекватного уровня оксигенации [Ра02 >8,0 кПа (60 мм рт.ст.)]. Когда прошло 30-45 минут после начала оксигенотерапии, проводят пульсоксиметрию; в тяжелых случаях рекомендуется исследовать газовый состав артериальной крови. Если уровень оксигенации далек от нормального, врач может назначить неинвазивную ИВЛ.
Диспансеризация
Лица с ХОБЛ должны постоянно наблюдаться у терапевта, посещая его минимум 2 раза в год, делая контроль ФВД. Для профилактики обострений актуальна вакцинация и ревакцинация ревакцинацию больных ХОБЛ поливалентной пневмококковой и гриппозной вакцинами. Ревакцинацию пневмококковой вакциной делают людям от 65 лет, если первая доза вакцины была введена минимум 5 лет назад, и в тот период им не было 65 лет.
Прогноз ХОБЛ
Определяющими факторами течения и прогноза являются устранение факторов риска, о которых было неоднократно сказано выше. Также влияет возраст больного и значение ОФВх после применения бронходилататоров. Неблагоприятно на прогнозе сказываются такие признаки:
- гиперкапния;
- «легочное сердце»;
- неполноценное питание;
- тахикардия.



