Инфекционный мононуклеоз: причины и симптомы |
|
|
Инфекционный мононуклеоз — заболевание, известное также под названиями железистая лихорадка, болезнь Филатова, моноцитарная ангина, болезнь Пфейфера, «болезнь поцелуев» и проч. Это острая манифестная форма Эпштейн-Барр-вирусной инфекции, протекающая с длительной лихорадкой, генерализованной лимфоаденопатией, тонзилло-фарингитом, увеличением печени и селезенки, характерными изменениями гемограммы в виде лейкоцитоза, абсолютного лимфомоноцитоза с появлением в периферической крови атипичных мононуклеаров.
- Причины и возбудитель
- Эпидемиология
- Патогенез
- Патоморфология
- Симптомы и классификация
- Атипичные формы
- Исходы инфекционного мононуклеоза
Причины и возбудитель
Возбудитель ИМ — вирус Эпштейн-Барра — ВЭБ (Epstein-Barr virus — EBV) — крупный оболочечный ДНК-содержащий вирус 4-типа из семейства Herpesviridae, подсемейства у Herpesviridae, рода Lymphocryptovirus.
На основании различий в строении генома и способности вызывать реакцию бласттрансформации В-лимфоцитов выделяют 2 штамма ВЭБ: наиболее активный в реакции тип 1(A) и менее активный — тип 2(B). Тип 1(A) имеет повсеместное распространение, тип 2(B) встречается преимущественно на Африканском континенте и ряде стран Северной Америки.
ВЭБ имеет овальную форму с диаметром 150-200 нм. Геном вируса представлен двумя молекулами ДНК, заключенными в икосаэдрический капсид, состоящий из 162 капсомеров. Комплекс капсидных белков вируса (р150, р18, р23) представляют его капсидный антиген — VCA (Viral capsid anti- gen). Иммунодоминантными белками в этом комплексе являются р 18 и р23.
На самых ранних этапах репликации EBV в организме инфицированного человека появляется высокоиммуногенный комплекс вирусных белков (р54 и р138), названный ранним антигеном ЕА (early antigen).
Мишенями для ВЭБ являются клетки, имеющие на своей поверхности рецептор CD21. Это эпителиоциты слизистых оболочек носо- и ротоглотки, выводных протоков слюнных желез; В-лимфоциты (прежде всего, находящиеся в фолликуллярных структурах лимфоидного кольца Пирогова- Ланганса и периферической лимфоидной ткани); дендритные клетки; эпителий шейки матки.
 |
Узнать больше |
Иммуносупрессивное действие ВЭБ с одной стороны обуславливает длительную (пожизненную) персистенцию вируса в организме с возможностью периодических обострений заболевания, с другой — объясняет возможную роль вируса в развитии иммуно- и онкопатологии. Вирус неустойчив к факторам внешней среды, быстро погибает под действием дезинфектантов, при высыхании в режиме комнатной температуры.
ВЭБ чрезвычайно термолабилен — «умирает» при температуре 50-52°С в течение 30 мин, при температуре 37,5°С — в течение 20 часов, устойчив при температуре минус 70°С; хорошо переносит лиофилизацию, длительно сохраняется в тканях в 50-процентном растворе глицерина. На металлических поверхностях (монеты, дверные ручки, водопроводные краны) ВЭБ выживает в течение 2 ч, на пластике и дереве — до 3 ч, во влажных медицинских вате и марле — до их высыхания при комнатной температуре — до 6 часов.
Эпидемиология
Источник инфекции — человек с острой и хронической манифестной или латентной формой ЭБВИ. Инфицированные лица активно выделяют вирус с последних дней инкубации и на протяжении 6-18 месяцев после первичной инфекции. Более чем у 90% бессимптомных серопозитивных индивидуумов вирус содержится в орофарингеальном секрете.
Основной механизм передачи — воздушно-капельный, путь передачи — аэрозольный. В основном ВЭБ передается при прямом близком контакте через слюну (при поцелуях, через игрушки, на которых есть зараженная слюна), содержащую клетки орофарингеального эпителия. Заражение возможно при несоблюдении санитарно-гигиенических правил обработки посуды в системе общественного питания, а также при использовании "общих” стаканов, бутылок и т.п. Также возможен парентеральный (при трансплантации органов и гемотрансфузиях) и половой пути передачи. Установлена возможность вертикальной передачи возбудителя с развитием врожденной ЭБВИ. ВЭБ передается при переливании препаратов крови, а также при трансплантации. Восприимчивым к заражению является все неиммунное население независимо от возраста.
Патогенез
Инкубационный период (7-21 дней). Внедрение ВЭБ и его репликация в эпителиоцитах слизистой носо- ротоглотки (первичные очаги инфекции). Поступление каждые 18-24 часа вновь сформированных генерацией вируса из лизированных эпителиоцитов в межклеточную среду, "горизонтальное" распространение инфекции в области входных ворот. Выделение вируса в окружающую среду.
Поступление ВЭБ в фолликулярные лимфатические структуры слизистой ротоглотки, в регионарные лимфоузлы, внедрение его в В-лимфоциты, их трансформация в лимфобластоидные клетки. Презентация антигенов вируса макрофагами и ДК иммунокомпетентным клеткам - начало формирования гуморального и клеточного иммунитета. Лимфогенная и гематогенная диссеминация ВЭБ.
Начальный период (от нескольких часов до 1 недели). Основные проявления: боли в горле, тонзиллит, фарингит, аденоидит, увеличение регионарных лимфоузлов. Интоксикационный синдром проявляется лихорадкой, ознобами, потливостью, слабостью в теле.
Период разгара (от 1 до 3-х и более недель). Происходит нарастание специфического иммунитета, некротические изменения на слизистых в месте входных ворот. Может присоединиться или активизироваться бактериальная флора (фолликулярная, лакунарная, некротическая ангины). Происходит продолжение выделения вируса со слюной и отделяемым носо- и ротоглотки.
Период реконвалесценции (от 1 до 3-4 месяцев). Пик формирования специфического иммунитета. Пораженные органы и ткани восстанавливаются. В большинстве случаев наступает клиническое выздоровление. В организме большинства переболевших вирус будет пребывать всю их жизнь.
Патоморфология
В связи с низкой летальностью патоморфология ИМ представлена в основном по результатам исследований биопсийного материала.
При патологоанатомическом исследовании макроскопически констатируется увеличение всех групп лимфатических узлов, миндалин и других лимфоидных образований глотки, селезенки, печени. При гистологическом исследовании выявляют пролиферацию лимфоидных и ретикулярных клеток, в печени перипортальную инфильтрацию лимфоидными элементами. В тяжелых случаях возможны очаговые некрозы в лимфоидных органах, появление лимфоидных инфильтратов в легких, почках, ЦНС и других органах. Редкие смертельные исходы чаще всего обусловлены разрывом селезенки, гематологическими осложнениями (гемолиз, тромбоцитопеническая пурпура) или поражением ЦНС.
Симптомы и классификация
По типу инфекционный мононуклеоз бывает таких форм:
- типичная,
- атипичные (стертая, бессимптомная)
По тяжести выделяют такие формы болезни:
- легкая,
- среднетяжелая,
- тяжелая.
По течению ИМ бывает не осложненным или осложненным.
В МКБ-10 (1995) обозначается так: В27.0 "Мононуклеоз, вызванный гамма-герпетическим вирусом".
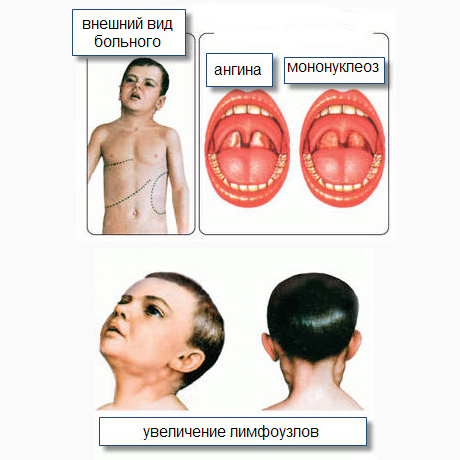
Ниже представлена наиболее типичная клиническая картина ИМ, наблюдаемая при среднетяжелом течении заболевания.
Инкубационный период — от 8 до 21 дней (максимально до 6-8 недель).
Начальный период (до 4-5 дней). Начало болезни может быть как острым, так и постепенным. Фебрильная лихорадка сопровождается прогрессирующей слабостью, головной болью, снижением аппетита и другими симптомами интоксикации. Гиперплазия третьей глоточной миндалины, расположенной на своде носоглотки, нарушение лимфооттока клинически реализуется появлением признаков аденоидита: заложенности носа, "гнусавости” голоса, ночного храпа (даже у маленьких детей), отека век, пастозности верхней половины лица.
Пациенты жалуются на умеренные боли в горле. Объективно — катаральные явления на миндалинах и слизистой ротоглотке. Обращает на себя внимание несоответствие умеренных катаральных явлений в ротоглотке с выраженностью интоксикационного синдрома. Уже сейчас могут изменяться контуры шеи за счет значительного увеличения шейных, затылочных, подчелюстных лимфоузлов. Лимфоузлы умеренно болезненны при пальпации, не спаяны между собой и с окружающими тканями, отчетливо контурированы, окружающая их подкожная клетчатка не отечна.
Период разгара (от 1 до 3-х и более недель) самочувствие больного ухудшается: лихорадка может достигать 40"С, сопровождается ознобом, усилением головной боли. Боли в горле при глотании усиливаются. Объективно выявляется симптоматика острого тонзиллофарингита, который может протекать в катаральной, фолликулярной, пленчатой или язвенно-некротической формах. Чаще всего наблюдается картина лакунарной ангины: гипертрофия миндалин до 2-3 степени, наличие на них рыхлых белесоватых налетов в виде островков, "столбов”. В некоторых случаях налеты могут напоминать дифтерийные - трудно снимаемые пленки, плотно связанные с подлежащей тканью.
На слизистой оболочке мягкого и твердого неба возможно появление множественных петехий, задняя стенка глотки резко гиперемированная, разрыхленная, зернистая, с множественными мелкими гиперплазированными фолликулами. Длительность ангины достигает 2-3 недель. Явления тонзиллита не имеют строгой корреляции с выраженностью интоксикационого синдрома.
Лимфоаденопатия приобретает генерализованный характер. Размеры лимфатических узлов варьируют от горошины до грецкого ореха (0,5-Зсм), пальпируются в виде единичных лимфоузлов или цепочки. Уже с 6-го дня болезни у большинства больных отмечается увеличение печени и селезенки. Стоит отметить, что селезенка увеличивается больше, чем печень.
На 8-11 день болезни возможно появление экзантемы пятнисто-папулезного характера. Высыпания не имеют определенной локализации, быстро исчезают без лечения. Экзантема имеет иммунокомплексную природу, является результатом поликлональной активации В-лимфоцитов под действием вируса, в том числе с образованием эпитопов, способных связывать ампициллин. В дальнейшем, у переболевших ИМ сенсибилизация к пенициллинам нивелируется.
Период реконвалесценции (от 1 до 3-4 месяцев).
Самочувствие больного постепенно улучшается, нормализуется температура тела, исчезают клинические симптомы острого тонзиллофарингита. Лимфоаденопатия регрессирует медленно — на протяжении 1,5 и более месяцев. Гепатолиенальный синдром может определяться в течение 3-6 месяцев. Длительность периода реконвалесценции индивидуальна, иногда субфебрильная температура тела сохраняются в течение нескольких недель. В периоде реконвалесценции выражен астенический синдром — слабость и недомогание могут сохраняться несколько месяцев. Если у больного нормальный иммунитет (защитные силы организма), он выздоравливает за 3-4 месяца.
Критериями тяжести течения ИМ служат:
- выраженность интоксикационного синдрома,
- выраженность изменений со стороны лимфоидной ткани,
- изменения гемограммы,
- наличие осложнений.
При легкой форме общее состояние пациента изменено незначительно, температура повышается до уровня 37-37,5˚ С, наблюдаются катаральные изменения носо- и ротоглотки воспалительного характера. Лимфатические узлы увеличены незначительно. Гепатоспленомегалия слабо выраженна. Обратное развитие симптомов происходит быстро (к концу 2-й нед).
При тяжелой форме фиксируется высокая лихорадка (температура тела свыше 39,5°С), выраженная интоксикация (вялость, адинамия, рвота, головная боль, анорексия) сохраняються свыше 3 недель. Гиперплазия лимфоидной ткани, расположенной на своде носоглотки проявляется в нарушении носового дыхания вплоть до его отсутствия, характерном внешнем виде больного (одутловатое "аденоидное лицо”). Поражение небных миндалин характеризуется тяжелым гнойно-некротическим, иногда фибринозным воспалением. Наблюдаются генерализованная лимфаденопатия, выраженная гепатоспленомегалия. Высокая вероятность осложнений. Обратное развитие симптомов происходит медленно, в течение 4-5 недель.
У больных инфекционным мононукпеозом отмечается параллелизм между тяжестью заболевания и количеством атипичных мононуклеаров в периферической крови.
Атипичные формы
Стертая — с неполным, со слабо выраженным, быстро проходящим симптомокомплексом.
Бессимптомная — клинические признаки болезни отсутствуют. Диагноз в этом случае возможен по лабораторным данным с учетом эпидемической ситуации.
Осложнения. Специфические:
- асфиксия (вследствие надгортанного стеноза, связанного со значительным увеличением лимфоидных образований глоточного кольца Пирогова-Вальдейера);
- разрыв селезенки, который может произойти спонтанно или от физических воздействий (например, при пальпации);
- поражения нервной системы (энцефалит, менингит, парезы черепных нервов, синдром Гийена-Барре);
- гемолитическая анемия, тромбоцитопения, нейтропения.
- В редких случаях отмечают двустороннюю интерстициальную пневмонию с выраженной гипоксией.
Наиболее частое неспецифическое осложнение — присоединение бактериальных инфекций (отиты, синуситы, пневмонии и др.), вызванных золотистым стафилококком, стрептококками и др. Осложнения заболевания могут возникать в разные периоды, в том числе в периоде отдаленной реконвалесценции.
Исходы инфекционного мононуклеоза
1. Выздоровление. У большинства переболевших ИМ формируется стойкий противовирусный иммунитет, обеспечивающие полное клиническое выздоровление. Тем не менее, у них небольшое количество В-лимфоцитов (примерно от 1 до 50 на 1 млн. В-лимфоцитов), либо эпителиальных клеток содержат в ядре ДНК ЕВУ в виде циркулярной структуры (эписомы). При этом в непермиссивных (неразрешаюших) условиях репликация вируса столь низка, что не выявляется в ПЦР.
2. Переход в латентную инфекцию или бессимптомное вирусоносительство. При отсутствии у переболевшего клинических проявлений заболевания в 15-20% случаев методом ПЦР (при чувствительности метода 10 копий в пробе) в их эпителиоцитах (в слюне) или В-лимфоцитах выявляется репликация вируса. У таких пациентов спустя годы и даже десятилетия могут развиться ВЭБ-ассоциированные пролиферативные заболевания: развитие онкологического (лимфопролиферативного) процесса (множественные поликлональные лимфомы (лимфома Беркитта), назофарингеальная карцинома, лейкоплакии языка и слизистых ротовой полости, рак желудка и кишечника и др.).
3. Формирование хронической активной формы инфекции. У отдельных индивидуумов продолжающаяся активная репликация вируса сопровождается развитием клинической картины хронической формы ЭБВИ. У таких пациентов на протяжении от одного года до нескольких лет постоянно сохраняется или периодически возобновляется выраженная в различной степени мононуклеозоподобная симптоматика, нередко в сочетании с различными органными поражениями.
Поражение ЦНС, миокарда, почек, гемофагоцитрный синдром, длительный субфебрилитет неясного генеза, клинические признаки вторичного иммунодефицита (рецидивирующие бактериальные, грибковые и микст-инфекции респираторного, ЖКТ, кожи и слизистых) могут быть и единственными проявлениями хронической ЭБВИ. Критериями диагноза хронической EBV-инфекции у пациента являются: факт перенесения им не далее, чем за 6 месяцев до обращения ИМ и иммуно- гистологического подтверждения роли EBV в поражении органов по выявлению ядерного антигена вируса методом антикомплементарной иммунофлюоресценции.
4. Развитие аутоиммунных заболеваний — системной красной волчанки, ревматоидного артрита, синдрома Шегрена и др. Следует отметить, что две последние группы заболеваний могут развиваться через большой промежуток времени после инфицирования).
5. Развитие лимфопролиферативных процессов (лимфома, назофарингеальная карцинома, лейкоплакия языка и слизистых ротовой полости, рак желудка и кишечника и др.).
6. Обсуждается возможное участие ВЭБ в возникновении синдрома хронической усталости.



