| 1 | Обзор и факты |
| 2 | Диагностика и тесты |
| 3 | Лечение лейкемий |
| 4 | Уход |
| 5 | Профилактика |
Связанные материалы
Новости клиник
- Месяц борьбы с раком молочной железы. Пройдите обследование груди с 20% скидкой!, 22.10.2018, 13:05
- Candela Gentlemax Pro, 15.01.2018, 17:22
- Научно-практическая конференция “Современные технологии в нейрохирургии”, 20.11.2017, 11:11
- Привітання від офіційного дитриб’ютора Toshiba Medical Systems, 10.08.2017, 14:09
- Отравление у ребенка? Только спокойствие!, 03.08.2017, 10:56
- Пародонтит: что делать, когда болят и кровоточат десны?, 02.08.2017, 10:08
Лейкемии
Острый лимфобластный лейкоз у детей - Обзор
Общая информация о детском остром лимфобластном лейкозе.
Детский острый лимфобластный лейкоз (ОЛЛ) – это онкологическое заболевание, при котором костный мозг продуцирует слишком большое количество лимфоцитарных клеток (разновидность лейкоцитов).
Детский острый лимфобластный лейкоз (или острый лимфоцитарный лейкоз) – онкологическое заболевание крови и костного мозга. Такой вид онкологического заболевания относится к быстро прогрессирующим, и поэтому при возникновении ОЛЛ необходимо проводить своевременное лечение. Это наиболее часто встречающееся детское онкологическое заболевание.
В норме у человека в костном мозгу образуются стволовые клетки крови (так называемые незрелые клетки), из которых постепенно развиваются зрелые форменные элементы крови. Из стволовой клетки крови может образоваться стволовая миелоидная клетка или стволовая лимфоидная клетка.
Из стволовой миелоидной клетки может развиваться один из трех типов зрелых клеток:
-
Эритроциты (красные клетки крови), основной функцией которых является перенос кислорода и других веществ к тканям организма.
-
Тромбоциты (кровяные пластинки). Главная функция тромбоцитов - участие в процессе свёртывания крови - важной защитной реакции организма, предотвращающей большую кровопотерю при ранении сосудов.
-
Гранулоциты (лейкоциты), которые принимают участие в борьбе с инфекционными заболеваниями.
Из стволовой лимфоидной клетки образуется лимфобластная клетка, а потом формируется один из трех типов зрелых клеток:
-
В-лимфоциты. В-лимфоциты вырабатывают антитела, принимающие участие в борьбе с инфекционными заболеваниями.
-
Т-лимфоциты. Т-лимфоциты помогают В-лимфоцитам продуцировать антитела, принимающие участие в борьбе с инфекционными заболеваниями.
-
Природные клетки киллеры. Природные киллеры уничтожают раковые клетки и вирусы.
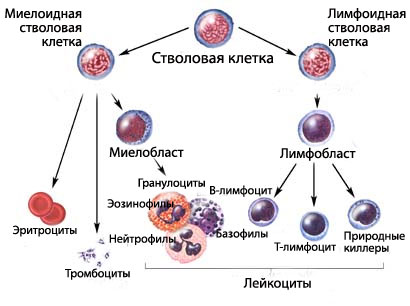 |
Образование клеток крови. Перед тем, как из стволовой клетки крови образуется полноценный эритроцит, тромбоцит или лейкоцит, она должна пройти несколько этапов созревания.
При остром лимфобластном лейкозе из стволовых клеток образуется большое количество лимфобластов или лимфоцитов. Такие клетки также называют лейкозными клетками. Лейкозные клетки не могут выполнять функции полноценных лимфоцитов: бороться с инфекционными заболеваниями. Аномальные лимфоциты, накапливаясь в крови и костном мозгу, вытесняют здоровые лейкоциты, эритроциты и тромбоциты. Вследствие снижения количества здоровых клеток крови могут наблюдаться частые инфекционные заболевания, анемия и легковозникающие кровотечения.
Общая информация о хроническом лимфобластном лейкозе. Читайте следующие разделы о других видах лейкемии:
Существуют различные подвиды острого лимфоцитарного лейкоза.
Существует четыре подвида острого лимфоцитарного лейкоза. Различают их в зависимости от типа пораженных клеток крови, наличия определенных изменений в хромосомах, возраста пациента на момент постановки диагноза:
-
Острый лимфоцитарный лейкоз Т-клеточного типа
-
Острый лимфобластный лейкоз с экспрессией Филадельфийской хромосомы (Ph-позитивная)
-
Острый лимфобластный лейкоз новорожденных
-
Острый лимфобластный лейкоз у детей 10-летнего возраста и старше, подростков.
Для каждого отдельного подвида острого лимфобластного лейкоза лечение будет разным. (Для получения более подробной информации читайте раздел «Подвиды детского острого лимфобластного лейкоза»).
Генетическая предрасположенность и воздействие радиационного излучения повышают риск развития детского острого лимфобластного лейкоза.
Фактором риска называют воздействие чего-либо, в результате которого увеличивается вероятность возникновения определенного заболевания. Если человек подвергался факторам риска, это еще не означает, что у него обязательно возникнет онкологическое заболевание. Но и если влияния факторов риска не было, это также не означает, что возникновение онкологического заболевания исключено. Людям, которые предполагают, что подвергаются влиянию фактора риска, следует проконсультироваться по этому поводу с врачом. Возможными факторами риска, вызывающими заболевание ОЛЛ, являются:
-
Наличие брата или сестры с диагнозом лейкемия.
-
Белокожие и латиноамериканцы.
-
Дети, подвергавшиеся воздействию рентгеновского облучения до рождения.
-
Дети, подвергавшиеся воздействию радиационного облучения.
-
Дети, раннее проходившие курс лечения химиотерапией или медикаментозной терапией, ослабляющей иммунную систему.
-
Дети с генетическими нарушениями, например, синдром Дауна.
К возможным признакам детского острого лимфобластного лейкоза относятся повышение температуры и появление кровоподтеков, синяков.
Острый лимфобластный лейкоз может вызывать и ряд других симптомов. Подобные симптомы могут возникать и вследствие других заболеваний. Если возникают какие-либо из нижеперечисленных симптомов, необходимо обратиться к врачу за консультацией:
-
Высокая температура
-
Легковозникающие кровоподтеки, синяки или кровотечения
-
Петехия (плоские точечные пятна под кожей, обусловленные капиллярным кровоизлиянием).
-
Боль в костях и суставах.
-
Безболезненные увеличения лимфоузлов в области шеи, подмышек, живота или паха.
-
Боль или ощущение тяжести под ребрами.
-
Слабость или повышенная утомляемость
-
Потеря аппетита.
Диагноз детский острый лимфобластный лейкоз ставится на основании результатов анализов крови и костного мозга.
При постановке диагноза проводится следующее обследование:
Осмотр и изучение истории болезни пациента. Осмотр пациента проводится с целью установить его общее состояние здоровья, выявить признаки заболевания, такие как опухоли или что-либо другое, что может вызвать подозрение у врача. При постановке диагноза необходимо учитывать индивидуальные особенности организма пациента, перенесенные заболевания и лечение, которое получал пациент.
Общий анализ крови с подсчетом лейкоцитарной формулы:
Данный анализ крови показывает:
-
Количество эритроцитов и тромбоцитов
-
Количество и тип лейкоцитов.
-
Уровень гемоглобина (протеин, который переносит кислород) в эритроцитах.
-
СОЭ
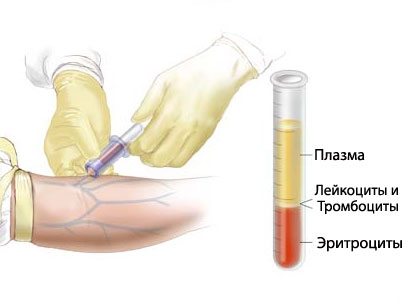 |
Общий анализ крови. Забор крови из вены производиться шприцом. Образец крови отправляют в лабораторию, где и подсчитывают количество эритроцитов, лейкоцитов и тромбоцитов. Результаты общего анализа крови учитывают при постановке диагноза. Общий анализ крови используют также для диагностики других заболеваний.
Аспирация костного мозга и биопсия: Процедура взятия костного мозга, крови и маленького кусочка кости производится посредством введения полой иглы в тазовую кость или грудину. Цитолог исследует взятый материал (спинной мозг, кровь и кость) под микроскопом. Цель данного анализа – обнаружить признаки онкологического заболевания.
Цитогенетический анализ. абораторный анализ, при котором образец крови или костного мозга исследуют под микроскопом с целью обнаружить определенные изменения в хромосомах лимфоцитов. Например, при ОЛЛ часть одной хромосомы отрывается и присоединяется к другой хромосоме. Такая хромосома называется «Филадельфийская хромосома».
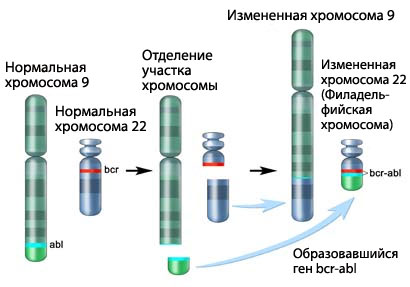 |
Филадельфийская хромосома. Участок хромосомы 9 и участок хромосомы 22 отрываются и меняются местами. Участок хромосомы 9 присоединяется в месте разрыва к 22 хромосоме, а участок хромосомы 22 – в месте разрыва к 9 хромосоме. Вследствие присоединения участка хромосомы 9 к 22 хромосоме образуется ген bcr-abl. Образовавшаяся измененная хромосома 22 и называется Филадельфийской хромосомой.
Иммунофенотипирование. абораторный анализ, при котором образец крови или костного мозга исследуют под микроскопом. Цель данного анализа выявить образовались злокачественные лимфоциты (раковые) из В-лимфоцитов или Т-лимфоцитов.
Биохимическое исследование крови. пределение в крови количества определенных биохимических веществ, вырабатываемых различными органами и тканями организма. Отклоняющийся от нормы (слишком высокий или низкий) уровень биохимического вещества может свидетельствовать о заболевании органа или ткани, которые это вещество вырабатывают.
Рентгенография грудной клетки. ентген органов и костей грудной полости. Рентгеновские лучи – это вид электромагнитного ионизирующего излучения, которое способно проходить сквозь тело. При этом фотоны поглощаются разными тканями с разной интенсивностью, что и дает возможность получить контрастное изображение внутренних органов и тканей на снимке.
На клинический прогноз и выбор способа лечения влияют следующие факторы:
-
Возраст пациента и количество лейкоцитов на момент постановки диагноза.
-
Как быстро и насколько снизилось количество лейкозных клеток после первичного этапа лечения.
-
Пол и раса.
-
Лейкозные клетки образовались из B- или Т-лимфоцитов.
-
Были ли выявлены определенные изменения в хромосомах лимфоцитов.
-
Наблюдается ли распространение лейкемии в мозгу или спинном мозгу.
-
Наличие у ребенка синдрома Дауна.


 заметил увеличенные вены на половом органе, это нормально или нет?
заметил увеличенные вены на половом органе, это нормально или нет?
